Δρ Δημήτριος Ν. Γκέλης (MD, ORL, DDS, PhD), Αικατερίνη Γκέλη (MD, Radiologist)
Από τι χαρακτηρίζεται το έκζεμα;
To έκζεμα ή ατοπική δερματίτιδα είναι μια χρόνια φλεγμονώδης δερματοπάθεια που χαρακτηρίζεται από ξηρό δέρμα, κνησμό και φλεγμονή, που μπορεί να εκδηλωθεί σε όλες τις ηλικίες. Είναι μια επεισοδιακή ασθένεια με εξάρσεις (παροξύνσεις, που μπορεί να συμβαίνουν τόσο συχνά δύο ή τρεις φορές κάθε μήνα) και υφέσεις. Σε σοβαρές περιπτώσεις, η δραστηριότητα της νόσου μπορεί να είναι συνεχής[1].
Η ατοπική δερματίτιδα συνδέεται συχνά με αυξημένα επίπεδα ανοσοσφαιρίνης IgE του ορού και με προσωπικό ή οικογενειακό ιστορικό αλλεργιών τύπου Ι, αλλεργικής ρινίτιδας και άσθματος. Το ατοπικό έκζεμα είναι συνώνυμο με την ατοπική δερματίτιδα[2].
Παγκοσμίως, έως και το 50% των περιπτώσεων που επισημαίνονται ως ατοπκή δερματίτιδα δεν είναι στην πραγματικότητα πραγματικά «ατοπικές», δηλαδή η συμπτωματολογία τους δεν προκαλείται με τη μεσολάβηση Ιg Ε ανοσοσφαιρινών[3].
Ποια είναι τα συμπτώματα του εκζέματος
Η συμπτωματολογία και η κατανομή της ατοπικής δερματίτιδας εξαρτώνται από την ηλικία του ασθενούς, όταν εμφανίζεται η νόσος. Η ατοπική δερματίτιδα συνήθως εμφανίζεται κατά τον πρώτο χρόνο της ζωής με ερυθηματώδεις βλατίδες, κηλίδες ή πλάκες στο πρόσωπο (ειδικά τα μάγουλα), το τριχωτό της κεφαλής, τον κορμό και τα άκρα. Τα μεγαλύτερα παιδιά παρουσιάζουν τυπικά μπαλώματα στις καμπτικές επιφάνειεw . Οι ενήλικες μπορεί να εμφανίσουν ξηρά, φολιδωτά μπαλώματα στα άκρα[4].
To έκζεμα μπορεί να εκδηλωθεί με οξύτητα, υποξύτητα και χρονιότητα με συμπτώματα ποικίλης έντασης και διάρκειας. Η οξεία μορφή εκδηλώνεται με φαγούρα (κνησμός), ερύθημα, φυσαλίδες, οίδημα. Η υποξεία μορφή εκδηλώνεται με όλα τα συμπτώματα της οξείας μορφής, αλλά σε μικρότερη ένταση. Το χρόνιο έκζεμα συνοδεύεται με κνησμό, λειχηνοποίηση του δέρματος και επίταση των γραμμώσεων του δέρματος.
Διάγνωση του εκζέματος
Τίθεται από ιατρό με κλινική εξέταση, εργαστηριακές εξετάσεις αίματος, με αλλεργιολογικό έλεγχο και βιοψία δέρματος για να γίνει ακριβής διάγνωση της δερματίτιδας. Η διάγνωση βασίζεται σε συγκεκριμένα κριτήρια που λαμβάνουν υπόψη το ιστορικό του ασθενούς και την οικογένεια και τις κλινικές εκδηλώσεις. Η συνολική σοβαρότητα της νόσου πρέπει να προσδιορίζεται αξιολογώντας τόσο τα αντικειμενικά σημεία όσο και τα υποκειμενικά συμπτώματα[5].
Τι προκαλεί την έξαρση του εκζέματος;
Ξηρός καιρός (χαμηλή υγρασία).
Επαφή με ορισμένα υφάσματα ή υλικά ένδυσης.
Προϊόντα μακιγιάζ ή περιποίησης δέρματος.
Καπνός και ρύποι.
Σαπούνια και απορρυπαντικά.
Το άγχος, στρες, κατάθλιψη, συναισθηματικές συγκρούσεις.
Επαφή με ουσίες προς τις οποίες υπάρχει αλλεργία.
Έχει αναφερθεί η επίδραση των ψυχρών και θερμών θερμοκρασιών στον κνησμό, τις εξάρσεις του εκζέματος, τις αυξημένες επισκέψεις στα εξωτερικά ιατρεία, τη δυσλειτουργία του δερματικού φραγμού, την ανάπτυξη ατοπικής δερματίτιδας και τις παροξύνσεις του άσθματος[6].
Το έκζεμα είναι αυτοάνοσο νόσημα;
Το έκζεμα δεν είναι αυτοάνοσο νόσημα, αλλά χαρακτηρίζεται από έντονη αναστάτωση του ανοσοποιητικού συστήματος. Σε μια μεγάλη πληθυσμιακή μελέτη που έκανε ο Ivert LU και οι συνεργάτες της βρήκαν σημαντική αυτοάνοση συννοσηρότητα ενηλίκων με ατοπική δερματίτιδα, ειδικά μεταξύ της ατοπικής δερματίτιδας και αυτοάνοσων δερματολογικών, γαστρεντερικών και ρευματολογικών παθήσεων. Η ύπαρξη πολλαπλών αυτοάνοσων νοσημάτων είχε ως αποτέλεσμα μια ισχυρότερη συσχέτιση με την ατοπική δερματίτιδα από ό,τι η ύπαρξη μόνο μιας αυτοάνοσης νόσου[7].
H ατοπική δερματίτιδα μπορεί να σχετίζεται με τροφική αλλεργία;
Σύμφωνα με τις υπάρχουσες έρευνες υπάρχει σχέση μεταξύ της τροφικής αλλεργίας και της ατοπικής δερματίτιδας σε ορισμένα παιδιά. Αυτά τα παιδιά αποδεικνύεται συχνά ότι έχουν ευαισθητοποιηθεί προς ορισμένα αλλεργιογόνα. Ωστόσο, η αλλεργία θα πρέπει να επιβεβαιωθεί με ένα τεστ πρόκλησης τροφής και δενδοεπιδερμικές δοκιμασίες νυγμού ή εργαστηριακά με τη δοκιμασία RAST, πριν αποφασιστεί θεραπεία με απόκλεισμoού ορισμένων τροφών, που θα μπορούσε να είναι επιβλαβής για τον ασθενή. Τα μικρότερα παιδιά με ατοπική δερματίτιδα διαγιγνώσκονται ότι έχουν συχνά ευαισθητοποίηση στο αυγό, το γάλα ή το φιστίκι, ενώ τα μεγαλύτερα και οι ενήλικες είναι πιο συχνά ευαισθητοποιημένα σε περιβαλλοντικά αλλεργιογόνα όπως ακάρεα οικιακής σκόνης, μύκητες, αλλεργιογόνα ζώων (σκύλος, γάτα) η σε αλλεργιογόνα ορισμένων φυτώ, π.χ. περδικάκι, ελιά, κλπ. Είναι γνωστό ότι μια διαταραχή φραγμού του δέρματος παίζει κύριο ρόλο στην ανάπτυξη ευαισθητοποίησης και αλλεργίας. Ως εκ τούτου, λόγω της πρώιμης εμφάνισης της ατοπικής δερματίτιδας, η προληπτική φροντίδα του δέρματος του νεογέννητου με ενυδατικά ή μαλακτικά και η έγκαιρη εισαγωγή τροφής φαίνεται να είναι πολύ σημαντική για τον προσδιορισμό της τροφικής ανοχής[8].
Διαχείριση και Θεραπεία του εκζέματος
Ενυδάτωση του δέρματος
Η ελεύθερη εφαρμογή ενυδατικής κρέμας ή λοσιόν, χωρίς άρωμα, αποτελεί ουσιαστικό μέρος της καθημερινής πρόληψης και θεραπείας της ατοπικής δερματίτιδας, ανεξάρτητα από τη σοβαρότητα της νόσου[9].
Συνιστάται η εφαρμογή ενυδατικής λοσιόν 1% κολλοειδούς βρώμης (Prurigkel) όταν το δέρμα είναι ακόμη υγρό, αμέσως μετά από μπάνιο ή ντους. To Prurigkel παρατείνει το χρόνο χωρίς έξαρση του εκζέματος, μειώνοντας τον αριθμό των εξάρσεων και την ποσότητα των τοπικών κορτικοστεροειδών που απαιτούνται για την επίτευξη παρόμοιων μειώσεων στη σοβαρότητα του εκζέματος. Το Prurigkel σε συνδυασμό με την ενεργό τοπική φαρμακευτική θεραπεία έχει δώσει καλύτερα αποτελέσματα από την ενεργό τοπική φαρμακευτική θεραπεία μόνο[10].
Η έρευνα δεν έχει καθορίσει τη βέλτιστη ποσότητα ή συχνότητα χρήσης του ενυδατικού, αλλά τα ενυδατικά πρέπει γενικά να εφαρμόζονται στο εκζεματικό δέρμα μία ή δύο φορές την ημέρα[11].
Αρκετές τυχαιοποιημένες ελεγχόμενες δοκιμές έχουν δείξει ότι τα ενυδατικά μπορούν να χρησιμοποιηθούν ως πρωταρχική πρόληψη σε βρέφη που κινδυνεύουν να αναπτύξουν ατοπική δερματίτιδα, ειδικά σε εκείνα με συγγενή πρώτου βαθμού που έχει ατοπία[12-13].
 Xρήση τοπικού κορτικοστεροειδούς (κρέμα).
Xρήση τοπικού κορτικοστεροειδούς (κρέμα).
Τα τοπικά κορτικοστεροειδή θα πρέπει να εφαρμόζονται δύο φορές την ημέρα έως ότου οι βλάβες βελτιωθούν σημαντικά. Η διάρκεια της τοπικής θεραπείας με κορτικοστεροειδές εξαρτάται από την κλινική βελτίωση. Συνήθως διαρκεί δύο εβδομάδες ή λιγότερο. Για να ελαχιστοποιηθούν οι ανεπιθύμητες ενέργειες, θα πρέπει να χρησιμοποιείται το ηπιότερο, κατά το δυνατόν τοπικόκορτικοστεροειδές για το συντομότερο, κατά το δυνατόν, χρονικό διάστημα, ώστε να διατηρείται καλός έλεγχος των συμπτωμάτων[14]. Η έρευνα προτείνει τη χρήση μιας προληπτικής προσέγγισης για τη μείωση των εξάρσεων του εκζέματος με εφαρμογή τοπικών στεροειδών μία ή δύο φορές την εβδομάδα σε συγκεκριμένες περιοχές του δέρματος που έχουν προσβληθεί επανειλημμένα[15].
Τοπικά και συστηματικώς χορηγούμενα αντιισταμινικά
Η χρήση τοπικών αντιισταμινικών για τη θεραπεία ασθενών με ατοπική δερματίτιδα δεν συνιστάται λόγω του κινδύνου απορρόφησης και της δερματίτιδας εξ επαφής[16].
Τα από του στόματος αντιισταμινικά δεν συνιστώνται γιατί δεν μειώνουν τον κνησμό[17].
Χρήση ανοσορρυθμιστικών φαρμάκων
Οι τοπικοί αναστολείς καλσινευρίνης είναι ανοσορυθμιστές που συντηρούν τα στεροειδή που χρησιμοποιούνται για τη θεραπεία της ατοπικής δερματίτιδας σε ασθενείς δύο ετών και άνω. Αν και παραδοσιακά χρησιμοποιούνται ως θεραπεία δεύτερης γραμμής για μέτρια έως σοβαρή ατοπική δερματίτιδα, μπορούν να χρησιμοποιηθούν ως θεραπεία πρώτης γραμμής σε συνδυασμό με τοπικά στεροειδή, ειδικά σε ασθενείς με στεροειδή φοβία (κορτικοφοβία)[18].
ή βλάβες του προσώπου ή των καμπτικών επιφανειών του δέρματος των χεριών και των ποδιών. Οι τοπικοί αναστολείς καλσινευρίνης συνιστώνται για βραχυπρόθεσμη ή μακροχρόνια χρήση και για θεραπεία συντήρησης. Οι δύο διαθέσιμοι τοπικοί αναστολείς καλσινευρίνης είναι το tacrolimus (Protopic) 0.03% αλοιφή και το pimecrolimus (Elidel) κρέμα. Αυτά τα δύο φάρμακα είναι εγκεκριμέν για ατοπική δερματίτιδα ασθενών ς ηλικίας ≥2 ετών, ενώ το tacrolimus (tTAC) 0,1% είναι εγκεκριμένο για ηλικίες ≥16 ετών[19].
Μια μετα-ανάλυση των RCT έδειξε ότι η εφαρμογή δύο φαρμάκων την εβδομάδα αύξησε το χρόνο μεταξύ των εξάρσεων και τον συνολικό αριθμό των ημερών χωρίς νόσο[20].
Χορήγηση αντιβιοτικών
Δεν υπάρχουν δημοσιεύσεις υψηλής ποιότητας που να υποστηρίζουν τα από του στόματος αντιβιοτικά για προφύλαξη και θα πρέπει να χρησιμοποιούνται μόνο για τη θεραπεία δευτερογενών βακτηριακών λοιμώξεων[20, 21].
Αντιβιοτικά χρησιμοποιούνται μόνο αν το έκζεμα επιμολυνθεί
Ο Staphylococcus aureus (S. aureus) μπορεί να προκαλέσει δευτερογενή μόλυνση στο έκζεμα και μπορεί να προάγει τη φλεγμονή σε έκζεμα που δεν φαίνεται μολυσμένο. Οι τοπικοί συνδυασμοί στεροειδών/αντιβιοτικών μπορεί να σχετιστούν με πιθανές μικρές βελτιώσεις των συμπτωμάτων, συγκριτικά με τη χρήση μόνο τοπικού κορτικοστεροειδούς. Πρέπει να αποφεύγεται το ξύσιμο του εκζέματος, διότι το ξύσιμο επιδεινώνει το έκζεμα και η επιδείνωση οδηγεί στο εντονότερο ξύσιμο, δημιουργώντας φαύλο κύκλο.
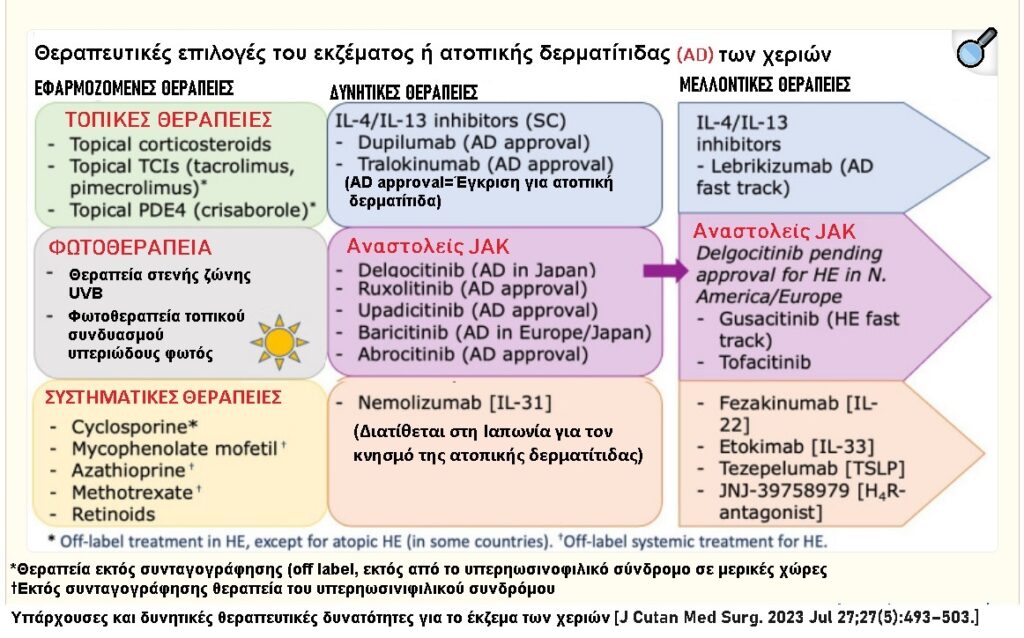
Πρόσφατα έχουν εισαχθεί στην κλινική πρακτική νέες στοχευμένες θεραπείες για την ατοπική δερματίτιδα και άλλες βρίσκονται υπό ανάπτυξη, περιλαμβανομένων μονοκλωνικών αντισωμάτων που στοχεύουν ειδικά τις κυτοκίνες και τους υποδοχείς τους, και μια λυσίνη βακτηριοφάγου που εξαλείφει το S. aureus από το δέρμα της ατοπικής δερματίτιδας[22].
Πρόληψη της ατοπικής δερματίτιδας
Η ενίσχυση του δερματικού φραγμού από τη γέννηση με ενυδατικό (Prurigkel) προσφέρει αποτελεσματική πρόληψη της ατοπικής δερματίτιδας. H ενυδατική λοσιόν (Prurigkel) βελτιώνει τον δερματικό φραγμό και αποκλείει τον καταρράκτη της φλεγμονής[23, 24].
Τα άτομα με ατοπική δερματίτιδα πρέπει να αποφεύγουν να φέρουν σε επαφή το δέρμα τους με ερεθιστικές ουσίες.
Η ατοπική δερματίτιδα, συχνά συνοδεύεται από διάφορες ψυχολογικές διαταραχές. To 2024 o Yaser Mansoor Almutawa και οι συνεργάτες του δημοσίευσε τα αποτελέσματα μιας μετα-ανάλυσης που έκαναν, αξιολόγησηςτης επίδρασης της ατοπικής δερματίτιδας στο στρες, την κατάθλιψη, το άγχος και τον αυτοκτονικό ιδεασμό. Παρατηρήθηκε θετική συσχέτιση μεταξύ της ατοπικής δερματίτιδας και του στρες, της , κατάθλιψης, του άγχους και του αυτοκτονικού ιδεασμού. Αυτή η ανάλυση υποδηλώνει ότι η ατοπική δερματίτιδα επηρεάζει σημαντικά την ψυχολογική ευεξία των ασθενών. Το άγχος, η κατάθλιψη, το άγχος και ο αυτοκτονικός ιδεασμός είναι μεταξύ των προβλημάτων ψυχικής υγείας που συνδέονται συνήθως με την ατοπική δερματίτιδα. Επομένως, οι κλινικοί γιατροί θα πρέπει να εξετάσουν τις αξιολογήσεις ψυχικής υγείας των ασθενών με ατοπική δερματίτιδα[25].
Στις φάσεις της έξαρσης της ατοπικής δερματίτιδας, που μπορεί να πυροδοτήσουν κρίσεις ΄ντονου άγχους και κατάθλιψης με κατάλληλη αντιστρες αγωγή, με τη χορήγηση μιας κάψουλας Calmagkel (L-θεανίνη) , πρωί και βράδυ, όσο διαρκεί η έξαρση και μειωθούν τα συμπτώματα του εκζέματος.
Βιβλιογραφική Τεκμηρίωση
1.Chu DK, Koplin JJ, Ahmed T, Islam N, Chang CL, Lowe AJ.How to Prevent Atopic Dermatitis (Eczema) in 2024: Theory and Evidence. J Allergy Clin Immunol Pract. 2024 Jul;12(7):1695-1704.
2.Eichenfield LF, Tom WL, Berger TG, Krol A, Paller AS, Schwarzenberger K, Bergman JN, Chamlin SL, Cohen DE, Cooper KD, Cordoro KM, Davis DM, Feldman SR, Hanifin JM, Margolis DJ, Silverman RA, Simpson EL, Williams HC, Elmets CA, Block J, Harrod CG, Smith Begolka W, Sidbury R. Guidelines of care for the management of atopic dermatitis: section 2. Management and treatment of atopic dermatitis with topical therapies. .J Am Acad Dermatol. 2014 Jul;71(1):116-32.
3.Ali F, Vyas J, Finlay AY.Counting the Burden: Atopic Dermatitis and Health-related Quality of Life. Acta Derm Venereol. 2020 Jun 9;100(12):adv00161
4.Frazier W, Bhardwaj N. Atopic Dermatitis: Diagnosis and Treatment. Am Fam Physician. 2020 May 15;101(10):590-598.
5.Torres T, Ferreira EO, Gonçalo M, Mendes-Bastos P, Selores M, Filipe P.Update on Atopic Dermatitis. Acta Med Port. 2019 Sep 2;32(9):606-613.
6.Hui-Beckman JW, Goleva E, Leung DYM, Kim BE. The impact of temperature on the skin barrier and atopic dermatitis. Ann Allergy Asthma Immunol. 2023 Dec;131(6):713-719.
7.Ivert LU, Wahlgren CF, Lindelöf B, Dal H, Bradley M, Johansson EK. Association between atopic dermatitis and autoimmune diseases: a population-based case-control study. Br J Dermatol. 2021 Aug;185(2):335-342.
8.Domínguez O, Plaza AM, Alvaro M. Relationship Between Atopic Dermatitis and Food Allergy. Curr Pediatr Rev. 2020;16(2):115-122
9.Eichenfield LF, Tom WL, Berger TG, et al. Guidelines of care for the management of atopic dermatitis: section 2. Management and treatment of atopic dermatitis with topical therapies. J Am Acad Dermatol. 2014;71(1):116-132.
10.Emollients and moisturisers for eczema. Cochrane Database Syst Rev. 2017 Feb; 2017(2):
11.Hon KL, Ching GK, Leung TF, et al. Estimating emollient usage in patients with eczema. Clin Exp Dermatol. 2010;35(1):22-26.CD012119
12.Horimukai K, Morita K, Narita M, et al. Application of moisturizer to neonates prevents development of atopic dermatitis. J Allergy Clin Immunol. 2014;134(4):824-830.
13.Lowe AJ, Su JC, Allen KJ, et al. A randomized trial of a barrier lipid replacement strategy for the prevention of atopic dermatitis and allergic sensitization: the PEBBLES pilot study. Br J Dermatol. 2018;178(1):e19-e21.
14.Simpson EL, Chalmers JR, Hanifin JM, et al. Emollient enhancement of the skin barrier from birth offers effective atopic dermatitis prevention. J Allergy Clin Immunol. 2014;134(4):818-823.
15.Schmitt J, von Kobyletzki L, Svensson A, et al. Efficacy and tolerability of proactive treatment with topical corticosteroids and calcineurin inhibitors for atopic eczema: systematic review and meta-analysis of randomized controlled trials. Br J Dermatol. 2011;164(2):415-428.
16.Eichenfield LF, Tom WL, Berger TG, Krol A, Paller AS, Schwarzenberger K, Bergman JN, Chamlin SL, Cohen DE, Cooper KD, Cordoro KM, Davis DM, Feldman SR, Hanifin JM, Margolis DJ, Silverman RA, Simpson EL, Williams HC, Elmets CA, Block J, Harrod CG, Smith Begolka W, Sidbury R. Guidelines of care for the management of atopic dermatitis: section 2. Management and treatment of atopic dermatitis with topical therapies. .J Am Acad Dermatol. 2014 Jul;71(1):116-32
17.Frazier W, Bhardwaj N. Atopic Dermatitis: Diagnosis and Treatment. Am Fam Physician. 2020 May 15;101(10):590-598.
18.Marissa Contento, Abigail Cline, Marian Russo. Steroid Phobia: A Review of Prevalence, Risk Factors, and Interventions. Am J Clin Dermatol. 2021 Nov;22(6):837-851.
19.Caffarelli C, Giannetti A, Giannì G, Ricci G. Anti-inflammatory and biologic drugs for atopic dermatitis: a therapeutic approach in children and adolescents. Front Med (Lausanne). 2023 Aug 16;10:1214963.
20.Chen SL, Yan J, Wang FS. Two topical calcineurin inhibitors for the treatment of atopic dermatitis in pediatric patients: a meta-analysis of randomized clinical trials. J Dermatolog Treat. 2010;21(3):144-156.20.Sidbury R, Davis DM, Cohen DE, et al.; American Academy of Dermatology. Guidelines of care for the management of atopic dermatitis: section 3. Management and treatment with phototherapy and systemic agents. J Am Acad Dermatol. 2014;71(2):327-349.
21.Tollefson MM, Bruckner AL Section on Dermatology. Atopic dermatitis: skin-directed management. Pediatrics. 2014;134(6):e1735-e1744.
22.Geoghegan JA, Irvine AD, Foster TJ.Staphylococcus aureus and Atopic Dermatitis: A Complex and Evolving Relationship. Trends Microbiol. 2018 Jun;26(6):484-497.
23.Donald Y M Leung.. Porphylactic emollient use beginning at birth prevents atopic dermatitis. J Pediatr. 2015 Mar;166(3):777-8.
24.Simpson EL, Chalmers JR, Hanifin JM, Thomas KS, Cork MJ, McLean WH, Brown SJ, Chen Z, Chen Y, Williams HC. Emollient enhancement of the skin barrier from birth offers effective atopic dermatitis prevention. J Allergy Clin Immunol. 2014 Oct;134(4):818-23.
25.Almutawa YM, AlGhareeb M, Bhattarai E, Aljalahma J. Investigation of the Impact of Atopic Dermatitis (AD) on Stress, Depression, Anxiety, and Suicidal Ideation: A Systematic Review and Meta-Analysis. Cureus. 2024 Jun 28;16(6):e63376.
..
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
-
Δρ.Δημήτριος Ν. Γκέλης (USER)
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD

Δρ Δημήτριος Ν. Γκέλης (MD, ORL, DDS, PhD)
Ιατρός, Ωτορινολαρυγγολόγος, Οδοντίατρος, Διδάκτωρ της Ιατρικής Σχολής του Πανεπιστημίου Αθηνών, Ιατρικός Ερευνητής και Συγγραφέας
ΙΔΙΑΙΤΕΡΑ ΕΝΔΙΑΦΕΡΟΝΤΑ: Ιατρική Έρευνα, Συμπληρωματική Ιατρική. Διεύθυνση: ΚΟΡΙΝΘΟΣ
Τηλ: 6944280764, Email: pharmage@otenet.gr
www.gelis.gr, www.pharmagel.gr , www.orlpedia.gr , www.allergopedia.gr, d3gkelin.gr, www.vitaminb12.gr, www.zinc.gr, www.curcumin.gr
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
-
Δρ Δημήτριος Γκέλης ΜD, ORL, DDS, PhD
Αικατερίνη Γκέλη
Εχει ιδιαίτερο ενδιαφέρον στη διαγνωστική με υπερήχους, κλασσική ακτινολογία παίδων και ενηλίκων, γναθοπροσωπική ακτινολογία, περιβαλλοντική ιατρική, ιατρική διατροφολογία, συμπληρωματική ιατρική.
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη
-
Αικατερίνη Γκέλη


